| 月 | 火 | 水 | 木 | 金 | 土 | |
| 9:00~12:00 | ◯ | ◯ | ◯ | ◯ | ◯ | ◯ |
| 15:00~18:30 | ◯ | × | ◯ | ◯ | ◯ | × |
眼鏡処方希望の方、及び当院で初めてコンタクト処方の方と1年以上受診のない方は、午前午後とも診療終了1時間前までに受付をお願いします。(午前11時まで、午後17時30分まで)
また、再診でコンタクトレンズ処方希望の方は、診療終了30分前までにお願いいたします。
休診日:火曜午後・土曜午後・日・祝
★駐輪場・駐車場がございます。
- 眼科一般

-
角膜・結膜疾患、アレルギー疾患、眼精疲労、飛蚊症、視力の低下、ものもらい、かすみ目、充血、目のかゆみ、涙目などの眼に関わるお悩みでしたらお気軽にご相談ください。
[ 以下のような症状のある方はご相談ください ]その他、目の症状には様々あり、目の病気以外の原因・発見につながることがあります。
- 目が疲れる
- 目がかゆい
- 目ヤニが出る
- 目の奥が痛い
- 物が二重に見える
- まぶたが痙攣する
- まぶたにしこりがある など
目に気になる症状がある方は、早めの受診・検査をおすすめします。アレルギー性結膜炎花粉や住まいの中にあるほこりが原因になって起こる目のアレルギーのことをいいます。最近では、住まいの中にあるほこりであるハウスダストによるアレルギー患者が急増しています。花粉には季節性がありますが、ハウスダストは1年中室内にあるため、いつ病気になってもおかしくありません。したがってこのアレルギーを「通年性(つうねんせい)アレルギー」と呼び、花粉症と区別しています。結膜は外からの刺激や異物にさらされやすい組織で、涙などでいつもぬれています。ですから、ハウスダストや花粉がくっつきやすく、アレルギーが起こりやすいのです
- 緑内障

-
[ 緑内障とは ]
緑内障は、視神経が障害されて、徐々に視野が狭くなり、放っておくと失明に至ることもある病気です。特に初期から中期にかけては自覚症状が全くないことが多く、症状を自覚したときにはかなり進行した状態になっていることが多い病気です。
しかしながら、視神経は一度障害を受けると残念ながら回復しません。
病気の進行を抑えるには早期発見、早期治療が大切です。[ 緑内障の検査 ]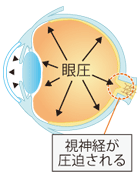
最近の疫学調査では、40歳以上の約17人に一人が緑内障に罹患しているという結果がでています。以前は眼圧が高いことが緑内障の原因と考えられていましたが、日本人の緑内障患者の約70%が正常な眼圧であることか分かり、人間ドックや健康診断などの眼圧測定だけでは、緑内障を発見できないことが分かってきました。
診断には視野検査・眼底検査などを含めた専門的な検査が必要です。
40歳以上の方は特に、緑内障の検査を受けることをお勧めします。また近視の強い方、家族に緑内障患者さんがいる方は、緑内障になりやすいので、早めに検査を受けてください。
視野検査
視野計測器により、視野が欠けていないかをチェックします。
緑内障では視神経の障害はゆっくりと起こり、視野も少しずつ狭くなっていくため、初期は自覚症状がほとんどありません。
定期的に視野検査を行うことで、緑内障の早期発見に繋げることが可能です。
眼底検査
眼底カメラや光干渉断層計にて神経線維の厚さや視神経乳頭の構造の検査を行い緑内障の進行具合を検査します。
緑内障を調べる際には、特に重要な検査のひとつです。
眼圧検査
眼圧検査とは、房水という液体によって保たれている眼球内圧(眼圧)を測定する検査です。眼圧は健康の場合ほぼ一定ですが、房水の生産量と流出量のバランスが崩れると変動が起こります。また、正常の範囲内でも緑内障の可能性があります。
隅角検査
この検査で、急性(閉塞隅角)緑内障を起こしやすい狭隅角かどうか、あるいはその程度を把握することができます。
また、隅角の状態を見ることで、レーザー治療での治療が必要かの判断も行います。
[ 緑内障の治療 ]
「緑内障」と聞くと、治らない怖い病気という印象をもたれると思いますが、早期に発見し、病気のタイプに応じた治療を続けることにより、大半の方は視機能を維持することが出来ます。最近では、良い点眼薬が多く開発されており、手術せずに点眼治療だけで対応可能になってきました。
ただし、一言で緑内障といっても、眼圧が高くなる原因や視神経が障害される原因は色々あります。当院では、患者様一人ひとりの病態を的確に診断し、点眼治療、レーザー治療など最善の治療方針をご提案してまいります。
- 白内障

-
白内障とは、眼の中の水晶体が濁ってくる病気です。主な原因は加齢ですが、糖尿病、ぶどう膜炎、アトピー性皮膚炎などにより引き起こされる場合もあります。
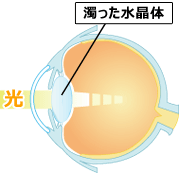
内障になると、視力が低下して、眼鏡やコンタクトレンズで矯正できなくなります。また、光がとてもまぶしく感じるようになってきます。
現在唯一の治療法は白内障手術です。手術が必要となる時期は,一人ひとり異なりますので、御相談いただけたらと思います。
[ 白内障の主な症状 ]- 物がかすんで見える
- 物がぼやけて見える
- 視力の低下
- 明るいところや日差しの強いところに出ると、まぶしく感じる
羞明(しゅうめい)という症状が出る など
- 加齢黄斑変性症

-
網膜の中央部分にある「黄斑部」は、私たちが物を見るのに、最も大切なところです。黄斑変性症とは、私たちが物を見るときに最も大切なところで、その「黄斑部」が障害される病気です。ほうっておくと失明する危険性もあります。
また日本においても、近年の急激な高齢者人口の増加や生活習慣の欧米化などに伴い、患者数が増加しています。患者数は男性のほうが多く、加齢により増加します。また、喫煙者にも多いと言われています。
[ 加齢黄斑変性症の症状 ]- 見たい物の中心部分がぼやける、または黒ずんで見える
- 物が歪んで見える
- 明暗の度合いがわかりづらい など
加齢黄斑変性症の治療はこれまで有効な治療があまりなかったのですが、PDTというレーザー治療がおこなわれるようになり、最近では、薬物治療も始まり、効果をあげています。[ 加齢黄斑変性症の治療 ]
- ドライアイ

-
「目が乾く」という症状を感じたら、ドライアイかも、と簡単に連想できるようになったほど、最近ではドライアイという言葉をよく耳にします。 ドライアイとは、”涙の分泌が減る”、”涙の蒸発する量が多い”、”涙の安定性が悪い”、などにより涙が一定量以下になり目が乾いてしまうことです。これらにより目の表面が肌荒れのようになり、「目が乾く」だけではなく、「目が疲れる」、「目が痛い」、「目がゴロゴロする」、「目がショボショボする」、「目が充血する」、「朝起床したばかりの時が見づらい」などの症状も引き起こすことがあります。
 [ 以下のような症状のある方はご相談ください ]
[ 以下のような症状のある方はご相談ください ]- 目が疲れやすい
- 目が乾いた感じがする
- 目がしょぼしょぼする
- 目がゴロゴロする
- 目が重い
- 目が痛い
- なんとなく目に不快感がある
- 目ヤニが出る
- 目が赤い
- まぶしい
- 目がかゆい
- 物が霞んで見える
- 涙が出る
ドライアイは、目の表面の角膜や結膜の潤い成分が不足したり、涙液が減少したりすることによりおこります。[ ドライアイの治療法 ]ドライアイの治療の基本は点眼です。ヒアルロン酸が配合された点眼液は目の表面の潤い補給に効果的です。また、最近では、目の表面の細胞に働きかけて、潤い成分を作らせる点眼液が開発され効果を上げています。
寝不足、不規則な生活、テレビ,パソコンの見過ぎなどはドライアイを悪化させます。夜は早く就寝するなどして、目の休息時間をつくってあげることがとても大切です。
- 糖尿病網膜症

-
糖尿病のために目の中にある血管が傷害され、血管が閉塞したり、破れたりするために、網膜や硝子体などに異常が出てきます。糖尿病の罹病期間が長くなると発症のリスクが高くなります。
初期の頃には全く自覚症状がありませんので、早期発見のためには、「定期検診」が必要となります。糖尿病の治療が大切なことはもちろんですが、病状が進行してきたときには、レーザー治療などで進行を遅らせることが出来ます。悪化すると、残された視力を守るために、手術が必要になることがあります。[ 糖尿病網膜症の治療方法 ]
この病気は、成人の失明原因の上位を占め続けています。糖尿病の指摘を受けた方は、内科の先生の指示がなくても、必ず眼科を受診するようにしましょう。
- 花粉症

-
花粉症とは、草や木の花粉が原因となって起こるアレルギーです。
主に、くしゃみ・鼻水・鼻づまりなどの鼻の症状や、目のかゆみ・充血・涙目・目やになど、目の症状が見られます。
その他には皮膚のかゆみやノドのかゆみ、せき、頭痛、全身のだるさを感じることもあります。
近年、温暖化の影響などにより、花粉症の患者さんは急増し、現在は国民の15%を超えるといわれています。現在、日本人の花粉症の原因で圧倒的に多いのは、毎年のように春先に猛威をふるう「スギ花粉」です。
その他にも、春にはヒノキやマツなどの「木」の花粉が、初夏から秋にかけてはカモガヤ・ブタクサ・ヨモギなどの「草」の 花粉がアレルギーの原因となります。
当院では花粉症の原因を調べる検査もしております。
お子さんや採血の苦手な方などで、痛みがほとんどなく、20分程度で分かる検査もありますので、ご相談ください。花粉症の治療は、内服薬や、点眼薬、点鼻薬などを症状に応じて、組み合わせて使用します。
作用別には、抗アレルギー薬、抗ヒスタミン薬、ステロイド薬の大きく3つに分けられます。抗アレルギー薬などは、一定の効果がでるまでに時間がかかることから、症状の出始める前に治療を始めることが大切です。[ 初期療法 ]
花粉が飛び始める2週間前くらいからお薬を飲んだり、目薬をさすことで、症状を軽く抑えることができます。
早めに受診して、医師に相談してください。花粉から少しでも身を守るためには、原因となる花粉を遠ざける努力をしたいところです。[ 日常生活で大切なこと ]
できれば外出を控えることができれば良いのですが、学校、仕事、家事などなかなか難しいですね。
布団・洗濯物は外にほさない、マスク、メガネを使用する、空気清浄機を設置したりなど、 できる範囲で花粉をよせつけないようにしましょう。コンタクトを使用していると、レンズにより涙の循環が悪くなり、花粉が目の中に残りやすくなります。[ コンタクトレンズを装用している人 ]
また、適切にレンズケアができていないと、レンズが汚れ、花粉などが付着しやすくなります。
花粉症のひどいときには、コンタクトレンズの装用はなるべくやめ、メガネを使用することが望ましいです。
メガネは、花粉が目に入るのも防いでくれます。
コンタクト装用者は、目のかゆみや充血など症状が強い場合は、必ず眼科医に相談してください。
- 小児眼科

-
幼いお子さまは、自分から「よく見えない、目がわるい」など、なかなか言い出さないものです。その為、小学校に入ってからの検診にて目が悪いことにはじめて気がつくことも少なくありません。人間の視力は生まれてすぐから発達し、6才ころの幼児期にほぼ完成します。そのため、小児の目の異常は、早期に発見し治療することが大切です。お子さんの視力が正常に発達しているか一度検査を受けることをお勧めします。
[ お子さまの気になる行動 ]小児眼科では、お子さまの目の異常(主に近視、遠視、乱視、弱視、斜視、眼精疲労、ものもらい、はやり目)などの治療を行っています。
- テレビをいつも前の方で見ている
- 目をよく細める
- 頭を横や斜めに傾けて見る
学校検診について学校の検診では、370方式と呼ばれる4ランクに分ける評価方法が活用されています。- A(1.0以上) :視力良好
- B(0.7 - 0.9):一番後ろの席でも黒板の文字がほとんど読める
- C(0.3 - 0.6):前の方の席だと黒板の文字が読めるけど、一番後ろだと読めない
- D(0.2以下) :一番前の席に座っても黒板の文字が読めない
だいたいCぐらいから眼鏡やコンタクトが必要と言われますが、年齢によっても眼鏡が必要かどうか違います。また、片眼のみ近視で、普段は見えているようでも眼鏡が必要な場合があります。
~学校検診にて眼科での検査をすすめられた際は当院までご相談ください~
近視と遠視近視と遠視は大人でもよくある屈折異常のひとつです。
屈折状態は眼軸の長さとレンズである角膜・水晶体によって決定されます。眼軸の長さが長すぎたり(近視)短すぎたり(遠視)すると、ピントが合わなくなります。
近視とは
近視は、近くのものがよく見え、遠くのものがぼやけて見えます。
これは、目に入ってきた光が網膜より手前で像を結び、物がぼやけて見えるためです。
近視になる原因は、遺伝性のものと、勉強・読書・テレビ・ゲームといった近くを見る作業を長く続けて起こる環境的なことが関係すると考えられています。遠視とは
遠視は、遠くのものも、近くのものもぼやけて見えます。
これは、目に入ってきた光が網膜より後ろで像を結んでしまうためです。
生まれたばかりの赤ちゃんは、視力が弱くぼんやりと物をとらえています。成長とともに、日々ものを見ることで少しずつ視力が発達し、6歳ごろには大人と同じぐらいの視力になります。
しかし、生まれつき遠視の場合、視力が発達せずに弱視になる場合があります。また、そのままピントをあわせずにものを見ていると、はっきりと見えないため、目が内側によってしまい、遠視から斜視になる恐れもあります。弱視弱視とは
弱視とは、メガネをかけてもよく見えない状態です。
これは、視力が発達する小児期に、網膜へ鮮明な像が映らないことによって、ものを見るために必要な脳の機能が発達しないために起こります。
主な原因としては、屈折異常(遠視、高度な近視、乱視)と斜視・視野の遮断など正常にものが捉えられない症状にあわせておこります。~ 弱視は早期治療・訓練が大切です ~
視力が急激に発達している幼児期に訓練することで、弱視の治療効果は高まります。そのためには、目の発達がほぼ終了する6歳頃までに訓練を開始することが理想です。両目に屈折異常がある場合は、メガネをかけるだけで訓練になります。片方だけ弱視の場合、良い眼を隠し、悪い方の眼を強制的に使わせるアイパッチ訓練をおこないます。
短期間で効果が現れるとは限りません。長期的に訓練を継続することが大切です。また、視力が良くなっても、良い視力が安定するまで訓練を続ける必要があります。残念ながら6歳までに発見されず、小学生で治療を始めることになっても、決してあきらめないで下さい。視力の発達期には個人差もありますし、10歳ころまでは視力が良くなって弱視が良くなるケースもたくさんあります。斜視斜視とは
斜視とは、左右の目がそれぞれ異なる方向を向いている症状です。
斜視は主に片方の目に頼ることになり、使わない側の片目の視力が低下したり、両眼視差により、立体視が困難になる他、視ている対象がふたつに見える複視が生じることもあります。特に立体視はおおよそ2歳までに形成されるもので、それを過ぎるとものを立体的にみることができなくなります。斜視の症状と種類
内斜視 片目または両目の黒目が内側に寄る 外斜視 片目または両目の黒目が外側に寄る
しっかり物を見る時は視線がずれないのに、疲れているときや眠いときに、どこを見ているのか分からない目つきになる。上下斜視 片目または両目の黒目が「内斜視」「外斜視」に加え上下にずれる。
ものを見るときに首をかしげることがある。斜視の要因
- 目を動かす筋肉や神経に原因がある場合
- 遠視の影響で内斜視になる場合
- 両眼の視野をあわせようとする脳の機能に原因がある場合 など
- 小児の近視抑制 低濃度アトロピン点眼

-
近視と診断されたお子様のお父様・お母様へ
当クリニックでは、以前より低濃度アトロピン点眼(マイオピン)を処方していましたが、令和7年4月末参天製薬から「リジュセア」点眼が発売され、リジュセア点眼も取り扱いを開始しました。
近視について- 近視は眼球が前後に伸びて、ピントが網膜に合わずにモノや字がぼやけて見える状態です。また、眼球の伸びは身体の成長と関連しており、低年齢の頃に速く伸びる傾向があります。
- 近年近視は増加傾向にあり、その背景には、外遊び時間の減少や、近くを見る作業が増えたことなどライフスタイルの変化が原因と考えられています。
- 近視は進行すると、大人になってから緑内障・網膜剥離などの目の病気になる可能性が高くなると言われています。
- 近視進行抑制治療の目的は、小児期にできるだけ近視が強くなるのを避けることで、将来の見え方を守り、目の病気になる可能性を低下させることです。近視になった年齢が低いほど将来強い近視になりやすいといわれていますので、子供のうちに,早めに対処することが大切です。
- 治療以外の対策としては、普段の生活では屋外で過ごす時間を増やすほか、携帯電話やゲーム機器など、近くを見続けないように注意することが大切です。
費用この治療は自由診療です。(公的医療保険の対象ではありません)
- マイオピン点眼3000円(ひと月分)
(令和7年5月より価格上昇のため変更させていただいています) - リジュセア点眼3800円(ひと月分)
- 診察・検査費 1回2,600円(約3ヶ月毎)
(令和7年5月より変更させていただいています)
Q&A
副作用はありますか?点眼後しばらくは、まぶしさとぼやける感じがありますが、就寝前に点眼することで、翌日の生活には特に問題ありません。
どれくらい続けたらいいですか?
近視は眼球が前後に伸びることによって進みます。近視の進行が安定する10代後半まで治療を続けることが望ましいです。

